Warto mieć pomoc w informatyzacji szpitali
Proces informatyzacji ochrony zdrowia wynika, o czym się zbyt rzadko mówi, głównie z rosnących oczekiwań pacjentów, którzy domagają się świadczeń na coraz wyższym poziomie i zmniejszenia dysproporcji w dostępie do usług medycznych. Co ważne, dzięki rozwiązaniom IT menedżerowie placówek szpitalnych mogą optymalizować koszty i podnosić konkurencyjność usług medycznych, za które odpowiadają.
Jednym z pierwszych istotnych dla pacjentów projektów informatycznych w służbie zdrowia, choć tylko w skali regionalnej, było uruchomienie na Śląsku w 2001 r. systemu kart chipowych. Wdrożone przez ówczesną Regionalną Kasę Chorych we wszystkich Zakładach Opieki Zdrowotnej rozwiązanie umożliwiało weryfikację posiadania przez pacjenta ubezpieczenia zdrowotnego oraz ułatwiło proces obsługi. Przypomnijmy, że po wprowadzeniu karty do czytnika system umożliwiał wydruk recepty wraz ze wszystkimi danymi pacjenta.
Od tego czasu minęło ponad 15 lat, w trakcie których rozpoczęto prace nad wieloma projektami centralnymi, mającymi na celu podniesienie jakości świadczonych usług medycznych. Jednak w ostatnich latach wpływ na efektywność informatyzacji placówek ochrony zdrowia miało wiele czynników, które spowalniały ten proces. Mowa m.in. o braku centralnych baz zdrowotnych, niedostosowaniu prawa i problemach z koordynacją wykonawców projektów centralnych. To z kolei niekorzystnie rzutowało na wdrażane rozwiązania w placówkach medycznych – obecnie niewiele z nich w pełni służy pacjentom.
Lokomotywa znowu się rozpędza
W ostatnim czasie można zauważyć dynamiczne zmiany zarówno w ustawodawstwie (m.in. nowe, wyodrębnione terminy obowiązywania elektronicznej dokumentacji medycznej: e-recepta od 1 stycznia 2020 r., e-skierowania od 1 stycznia 2021 r., pozostała dokumentacja medyczna od 1 stycznia 2019 r.), jak i w metodyce prac nad projektami centralnymi. W Projekcie P1 (Elektroniczna Platforma Gromadzenia, Analizy i Udostępniania Zasobów Cyfrowych o Zdarzeniach Medycznych) wprowadzona została metoda wytwarzania oprogramowania (zwana agile), która polega na podzieleniu projektu na małe, dające się sprawnie zarządzać etapy.
Jednocześnie, według raportu opracowanego przez Centrum Systemów Informatycznych Ochrony Zdrowia (CSIOZ), tylko 40 proc. placówek szpitalnych jest przygotowanych do prowadzenia dokumentacji w formie elektronicznej, zaś 41 proc. zadeklarowało, że zaplanowało środki finansowe na dostosowanie się do obowiązków ustawy o systemie informacji w ochronie zdrowia. 79 proc. z przebadanych szpitali szacuje wydatki związane z przystosowaniem ustawowym na poziomie nieprzekraczającym 1 mln zł, natomiast 15 proc. w przedziale 1–5 mln zł.
Zarówno te dane, jak i przyspieszenie prac w projektach centralnych wskazują, że informatyzacja placówek medycznych w najbliższych latach może być ważnym źródłem przychodów integratorów.
Czas na nowe technologie
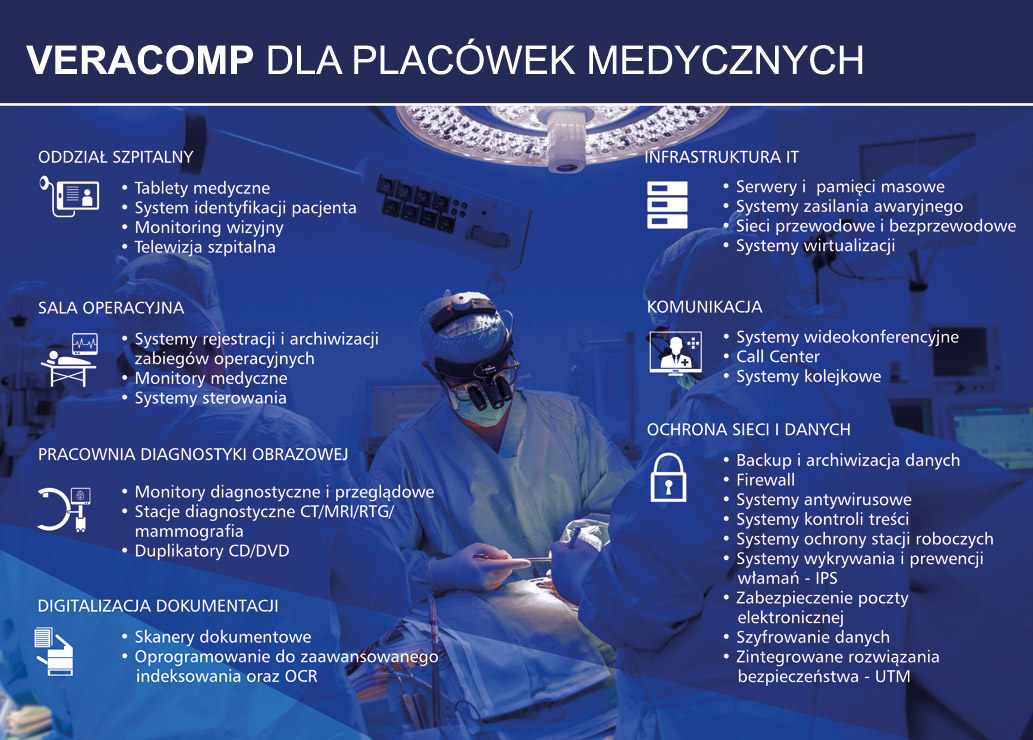
W procesie ucyfrowienia placówki medycznej poza warstwą systemową kluczowe jest stworzenie szkieletu infrastruktury IT składającego się z wydajnej sieci (zarówno przewodowej, jak i bezprzewodowej) oraz serwerów połączonych z systemami gromadzenia, przesyłania i udostępniania danych, a także ich odtwarzania po awarii. Konieczność rejestracji i archiwizacji zabiegów operacyjnych dostrzegana jest coraz częściej zarówno przez osoby zarządzające, jak i lekarzy. Przechowywanie takiego materiału w formie cyfrowej umożliwia późniejsze jego odtworzenie, np. w przypadku roszczeń ze strony pacjenta. Rosnąca liczba kancelarii prawnych wyspecjalizowanych w tematyce odszkodowawczej sprawia, że inwestycja w taki system może być ekonomicznie uzasadniona.
Zastosowanie tego rodzaju rozwiązania, poza archiwizacją zabiegu, umożliwi przesyłanie w czasie rzeczywistym obrazu z sal operacyjnych do innych ośrodków medycznych lub sal wykładowych. Dzięki współpracy systemu rejestracji z systemami wideokonferencyjnymi lekarze mogą prowadzić wideokonsultacje ze specjalistami znajdującymi się poza salą operacyjną. Rejestrowany obraz może być wykorzystywany w edukacji studentów, którzy będą „uczestniczyć” w zabiegu, przebywając w sali wykładowej.
Wiedza na temat systemów audiowizualnych przyda się także w wielu innych obszarach działania placówek ochrony zdrowia. Systemy prezentacji treści multimedialnych, zarządzanie przepływem pacjentów (systemy kolejkowe) i telewizja szpitalna to coraz częściej stosowane usprawnienia w komunikacji z pacjentem. Podobnie jak tablety medyczne, które wykorzystując potencjał mobilnych wersji oprogramowania HIS, zapewniają szybszy i bardziej kompleksowy dostęp do danych pacjenta niż dotychczasowy bazujący na papierowej dokumentacji. Szansą dla integratorów działających w obszarze medycyny cyfrowej jest także radiologia, która wymaga odpowiedniej jakości monitorów medycznych i ich regularnej kontroli.
Podstawą doświadczony dostawca
Przy projektach realizowanych w branży medycznej ważną rolę odgrywa znajomość specyfiki tego sektora, zmieniających się uregulowań prawnych, a także doświadczenie w tego typu wdrożeniach. Veracomp, jako dystrybutor rozwiązań teleinformatycznych, już od kilkunastu lat uczestniczy w procesie informatyzacji służby zdrowia. Dostarczył integratorom rozwiązania m.in. z zakresu infrastruktury serwerowej, sieciowej, backupu i archiwizacji, które zostały wdrożone w ponad 200 polskich szpitalach. Systemy tzw. zintegrowanej sali operacyjnej, służące do rejestracji i archiwizacji zabiegów operacyjnych, znalazły zastosowanie w kilkunastu szpitalach, a tablety medyczne służą personelowi wielu oddziałów szpitalnych.
Obserwując rozwój raczkującej wciąż w Polsce telemedycyny, można spodziewać się w najbliższych latach zainteresowania ze strony placówek medycznych kompleksowymi rozwiązaniami do opieki zdalnej, a także urządzeniami typu wearable computing, takimi jak smartwatche, okulary cyfrowe czy osobiste sensory monitorujące parametry życiowe.
RODO dotyczy też medycyny
Kolejnym ważnym obszarem, w którym w najbliższym czasie placówki medyczne czekają inwestycje, jest ochrona danych osobowych. Mające obowiązywać od maja 2018 r. unijne rozporządzenie (RODO) nie tylko na nowo definiuje pojęcie danych poufnych pacjenta, ale szczegółowo określa sposoby administrowania nimi. Dla placówek medycznych oznacza to konieczność wyznaczenia inspektora ochrony danych (IOD), a często także wprowadzenia dodatkowych zabezpieczeń w rozwiązaniach informatycznych. Kluczowym w procesie dostosowania będzie zapewnienie bezpieczeństwa baz danych i aplikacji webowych, przeciwdziałanie utracie danych (Data Loss Prevention), a także ich szyfrowanie, pseudonimizacja oraz zagwarantowanie sprawnych mechanizmów uwierzytelniających dostęp do danych pacjenta. Podstawą działań będzie: zapewnienie ochrony styku sieci z Internetem (IPS, AV, NGFW), ochrona serwerów pocztowych, wyposażenie stacji roboczych w systemy antywirusowe oraz analiza przesyłanych załączników w środowiskach symulowanych (sandboxing).
Zastosowanie zintegrowanych rozwiązań bezpieczeństwa zapewni placówkom medycznym ochronę w wielu obszarach, w tym zabezpieczenie krytycznych aplikacji związanych z obsługą pacjenta. Skalowalność tych systemów umożliwia ich dostosowanie do nowych regulacji prawnych i realizowanych projektów informatycznych. Wykorzystywane mechanizmy ochrony obejmują zakres od aplikacji mobilnych po centra przetwarzania danych.
Więcej informacji o rozwiązaniach z oferty Veracomp dla branży medycznej można znaleźć na stronie internetowej: www.itdlamedycyny.veracomp.pl.
Podobne artykuły
Niepewna przyszłość w ochronie zdrowia
W sektorze medycznym finalizowane są projekty informatyczne ze środków unijnych, które zostały uruchomione w poprzednich latach. Ze względu na możliwy brak kolejnych funduszy, w przyszłym roku integratorzy muszą liczyć się ze spadkiem przychodów.
Fortinet: cyberbezpieczeństwo w placówkach medycznych
W ciągu kilku minionych lat wiele podmiotów opieki zdrowotnej musiało na nowo opracować plany leczenia pacjentów i wytyczne kliniczne, zbudować centra testowe, zwiększyć pojemność szpitali i rozszerzyć platformy e-wizyt.
Ergotron: nowy wymiar pracy
Produkty firmy Ergotron, eliminując szereg barier technologicznych, poprawiają komfort pracy lekarzy oraz pielęgniarek, jak również jakość opieki nad pacjentami.




